
歯を失った場合に治す方法のひとつに、インプラントがあります。
インプラント治療は、ブリッジや入れ歯治療にはないさまざまな利点をもち、安全性が確立された治療法です。しかし、どんな人にでも成功が約束された治療法ではありません。
そこで、インプラント治療を行なう上でのリスク要因や、インプラント治療を成功させるために大切なことなどについてまとめてみました。
また、成功させるための患者側からのチェックリストを作ってみましたので、参考にしてみてください。
1.インプラント手術の流れ
現在、我が国で主流となっているインプラントは、ブローネマルクというスウェーデンの口腔外科医が開発した方式のものです。
これは、チタン合金で出来た人工歯根を顎の骨の中に入れ、その上に上部構造とよばれる人工歯を装着する方法です。
インプラントを埋め込み、アパットメントという上部構造を装着するための支柱を立てる処置を、2回に分けて行なう回法か、1回ですませる一回法かによって、2種類に分けることが出来ます。
1-1.二回法
1-1-1.特徴
二回法は、人工歯根を埋める処置と、人工歯をつける処置を2回に分けて行なう方法です。
インプラント治療の最も基本的な方式で、適応となる症例の幅が広く、顎の骨にインプラントがきっちりと固定するまでの期間を確保出来ますので、成功率もとても高いのが特徴です。
ただし、歯茎の切開を2回行なわなければならないので、身体への負担は一回法と比べると大きくなり、終了までの期間が長くなるデメリットがあります。
1-1-2.術式
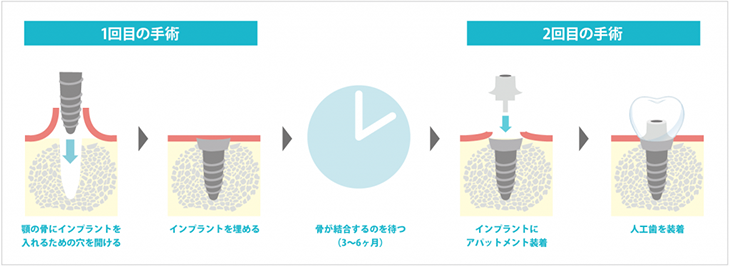
①1回目(インプラント埋込)
・局所麻酔
・歯茎の切開
・顎の骨にインプラントを入れるための穴を開ける
・インプラントを埋める
・歯茎を戻して縫合する
②2回目(アパットメント装着)
・インプラントと骨が結合するのを待つために、1回目の手術から3〜6ヶ月後に行ないます。
・局所麻酔
・歯茎の切開
・インプラントにアパットメント装着する
・歯茎を戻して縫合する
③人工歯装着
・歯茎が落ち着いた頃合いを見計らい、人工歯を装着し終了となります。
1-2.一回法
1-2-1.特徴
一回法の特徴は、二回法とは異なり、インプラントを埋め込む手術が1回で済むことにあります。これは、インプラントとアパットメントが元々一体として製造されているからです。
このため、回数が少ない分、身体にかかる負担が軽減される利点がうまれ、費用も抑えることが出来ます。
しかし、二回法と比べて、インプラントの安定を図っている間、歯茎でインプラントが覆われていないため、その脆弱な期間に感染を起こすリスクが生まれます。
もし、インプラントが感染を起こせば、インプラントはやり直し、もしくは中止となります。
1-2-2.術式
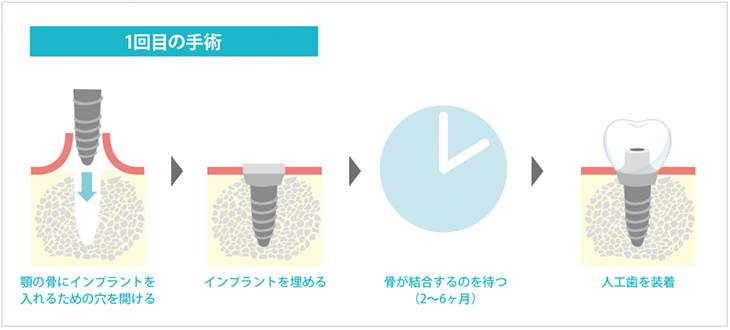
①インプラント埋込
・局所麻酔
・歯茎の切開
・顎の骨にインプラントを入れるための穴をあける
・アパットメントと一体化されたインプラントを埋め込む(アパットメントは歯茎からでています。)
・歯茎を戻して縫合する
②人工歯装着
・インプラント埋込後、2ヶ月から6ヶ月間、インプラントが骨の中で安定化するのを待ちます
・インプラントと骨が結合したことを確認し、人工歯を装着して終了となります。
2.インプラント治療を行なうにあたってのリスク要因
成長段階にある未成年であれば、顎の骨が成長に伴い拡大しますので、骨に固定することになるインプラントは使うことが出来ません。
成人であれば、年齢を問わずインプラント治療を受けることが出来ます。
しかし、治療の安全性やインプラントの長期安定性を考えた場合に、避けた方が良いであろうという場合はあります。
2-1.全身の状態
糖尿病や循環器系疾患などの基礎疾患がある場合、病状によってはインプラント治療を避けた方がいい場合があります。
下記に代表例をいくつか挙げてみました。基礎疾患はこの他にも様々な病気がありますので、主治医とよく相談することが大切です。
2-1-1.糖尿病
糖尿病になりますと、術後の治りが悪くなったり、創部が細菌に感染しやすくなったりするなどの、術後のリスクがあります。
インプラントが細菌感染を起こしますと、取り除かなければならなくなります。
2-1-2.高血圧症
血圧のコントロールが不良の場合、インプラントの手術中に異常高血圧症を引き起こすことがあります。
血圧の上昇は出血のリスクだけでなく、脳梗塞や心臓疾患のリスクを伴います。
2-1-3.循環器系疾患
狭心症や心筋梗塞などの心臓の手術を受けた場合、術後6ヶ月程度は、インプラント手術は出来ません。
また、動脈瘤・静脈瘤などの血管の瘤が出来ている場合も、インプラント手術中のストレスから破裂するリスクがありますので、インプラントは難しくなります。
2-1-4.肝臓病
アルコール性肝炎やウィルス性肝炎などで肝機能障害を起こしますと、重篤化すれば肝硬変になります。
肝硬変になると、血小板数の減少や凝固因子の活性低下をひきおこし、出血しやすくなってきます。
また、肝硬変に伴い食道に静脈瘤を形成していることがあります。食道静脈瘤は、破裂すると致命的な状態に陥る危険性を伴いますが、ストレスも破裂につながるリスク要因です。
インプラントの手術によるストレスでも破裂することがありますので注意が必要です。
2-1-5.慢性腎臓病
腎臓病がありますと、腎障害の状態によっては、インプラントの手術後の抗菌剤の選択に影響が出ることがあります。
慢性腎臓病の悪化により人工透析を受けている場合には、出血のリスクや、細菌感染のリスクなどを伴います。
2-1-6.副腎皮質機能亢進症・低下症
インプラント手術の際のストレスにより、血圧が不安定化したり、胃潰瘍などを容易に形成することがあります。
また、細菌感染を起こしやすかったり、傷の治りが悪くなったりすることがあります。
2-1-7.胃潰瘍
胃潰瘍になりますと、痛み止めの薬に制限がかかることがあります。
痛み止めの薬の副作用で潰瘍が悪化することがあるからです。また、インプラント手術のストレスでも潰瘍が増悪することがあります。
2-1-8.骨粗しょう症
骨粗しょう症は、高齢者に多い骨の密度が低下する病気です。
インプラントは、骨の中に埋込み安定を図ることにより、噛み合わせを回復する治療法です。土台となる骨が弱っていますと、インプラントが適度な安定を得ることが出来なくなってしまいます。
2-1-9.悪性腫瘍
悪性腫瘍の治療で、抗がん剤や放射線治療が行なわれることがあります。
抗がん剤治療を受けると、身体の抵抗力が低下し、細菌に感染しやすくなったり、傷の治りが悪くなったりします。また、顎の骨に放射線治療が行なわれた場合にインプラント手術を行なうと、顎の骨が腐ってくる(壊死といいます)ことがあります。
2-2.薬物治療
2-2-1.副腎皮質ステロイド治療
副腎皮質ステロイド剤を用いた治療を受けている場合、この薬の副作用で、身体の抵抗力が下がり、細菌感染を起こしやすくなります。また、創部の治りが悪くなることがあります。
副腎皮質ステロイド剤を内服している場合は、インプラントの手術によるストレスを受けた場合に重篤なショックを起こすことがありますので、術前にステロイドカバーとよばれる副腎皮質ステロイド剤の増量を行なう必要があります。
2-2-2.ビスホスホネート系薬剤
骨粗しょう症の治療目的に、ビスホスホネート系の薬が投与されている場合があります。
このときに、抜歯をはじめとする顎の骨に侵襲を加える様な処置を行なうと、そこの部分から顎の骨が腐ってくる顎骨壊死という病態を示すことがあります。
現在、このビスホスホネート系薬剤を使っている患者に起こった顎骨壊死を治す方法は確立されていません。
そのため、ビスホスホネート系薬剤を使っているのなら、インプラント治療を原則禁忌としている施設もあります。現時点では、ビスホスホネート系薬剤を使っている場合のインプラントの安全性については、評価が分かれております。
2-2-3.抗血栓療法
心疾患や脳梗塞の治療などで、血管内に血栓とよばれる血の塊が出来ないように、抗血栓薬とよばれる、いわゆる血をさらさらにする薬を処方される場合があります。これを抗血栓療法といいます。
こうした薬を使っていると、インプラント治療の際に、出血のリスク要素となりますが、基本的にインプラント手術部の止血処置で血を止めることが出来る場合が大半です。
安易に抗血栓薬を中断してしまうと、血栓が出来るリスクが生じますので、通常、内服を継続しながらインプラント手術を行ないます。
2-2.骨の状態
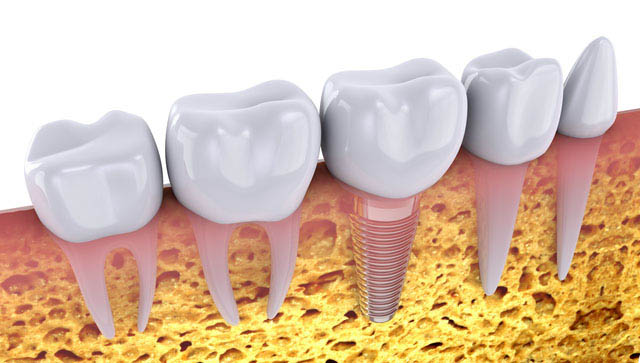
インプラント治療は、顎の骨に人工の歯根を埋め、その上に上部構造物とよばれる人工の歯をつける治療となります。ですから、顎の骨の状態がインプラント治療に適していることが大切です。
例えば、骨が薄くなっている場合があります。骨が薄いと、下顎の場合は骨の中に通っている神経を傷つけたり、上顎の場合は鼻に穴が開くリスクがあります。
骨が薄くなっているとき、人工骨を入れたり、腸骨とよばれる骨を移植したりして、骨の厚みを増して、インプラント治療ができるようにする方法はあります。それでもリスク要因であることにはかわりがありませんから、しっかりしていることにこしたことはありません。
3.インプラント治療を成功させるために
特に基礎疾患がなく、骨がしっかりしていても、インプラント治療そのものに向いていないと考えられる人も中にはいます。
もし、下記に該当する場合には、主治医の歯科医師とよく相談して理解した上で、改善すべき点があれば改善したのちにインプラント治療を受ける方が安心かもしれません。
3-1.年齢
基本的には成人であれば、年齢は問われません。しかし、例えば80代や90代の高齢者にまで行なうことはどうでしょうか。
高齢であれば予備力も低下します。高齢者に高額な費用を投じて何ヶ月もかけてインプラントを入れても、もしかしたら高齢故にきちんと手入れが出来ないかもしれません。
3-2.喫煙
たばこを吸いますと、毛細血管が収縮してしまいます。そのためにインプラントの手術箇所の血液の流れが悪くなり、酸素と栄養の供給が不足してしまいます。
このために喫煙の習慣があると、インプラント手術後の治りが悪くなることがあります。喫煙者の場合は、事前に禁煙した方がよいでしょう。
・インプラントと喫煙については、以下の記事で詳しく説明しています。
インプラントをするタバコを吸う方に伝えたい3つのリスク
3-3.歯磨き
毎食後の歯磨きの習慣がないような場合は、インプラント周囲炎という病気を起こしてしまうことがあります。
インプラント周囲炎を起こしますと、そのインプラントは取り除かなければならないことがあります。
きちんとした歯磨き習慣が身に付いていないと、インプラントを維持することが出来なくなります。特に、夕食後歯磨きをせずそのまま寝てしまう様な人は尚更です。歯磨き習慣が身に付いていない人には、インプラント治療は向いていません。
3-4.歯ぎしりや食いしばり
歯ぎしりや食いしばりのクセがある場合は、インプラントには向いていないかもしれません。
元々ある歯でも、歯ぎしりや食いしばりをしていると、すり減ってくるだけでなく、欠けてしまったり、割れてしまったりすることがあります。
インプラントは、人工物です。つまり本来の生体にあったものではありません。そのため、歯と比べて弱い存在です。こうしたクセがあると、破損するだけでなく、インプラントそのものが抜けてしまうこともあります。
・食いしばりについては、以下の記事で詳しく説明しています。
今日からできる!食いしばりを治す7つの方法
・歯ぎしりについては、以下の記事で詳しく説明しています。
歯ぎしりがもたらす体に悪い10のことと自宅での治し方
3-5.片側咬み
右側の歯だけ、または左側の歯だけを使って食べ物を噛むクセのある人がいます。
片方だけを使って噛みますと、バランスが崩れてインプラントを支えられなくなったり、インプラントが折れたりする原因になります。両側の歯を使ってバランスよく食べる習慣がなおせない場合は、インプラント治療に向いていないかもしれません。
3-6.定期検診
インプラント治療は、インプラントを入れたら終わりではありません。その後は定期的に歯科医院でメインテナンスを受けなければなりません。
インプラントを入れた後に、定期的な歯科受診が出来ない様な場合は、インプラント治療に向いていない可能性があります。
4.インプラント治療によりメリットが生じると考えられるケース
インプラント治療は、歯を失った時に行なわれる治療です。その目的は噛み合わせや見た目の回復にあります。インプラント治療以外の選択肢としては、ブリッジや入れ歯による治療になります。
ブリッジ治療のためには、固定するために歯を削らなければなりません。歯を削ることでむし歯になりやすくなったり、痛くなったりすることがあります。
入れ歯であれば削ることはありませんが、違和感や見た目の問題でお悩みを抱える方も少なくありません。
こうした点から、歯を削りたくない、もしくは金具を見せたくない、食事の度に外す様な手間はかけたくない、などの希望がある場合、インプラントのメリットは大きいと思われます。
5.インプラント以外の治療法について
歯を失った場合、インプラント治療以外にも選択肢はあります。ブリッジ治療と入れ歯治療です。
5-1.ブリッジ治療とは
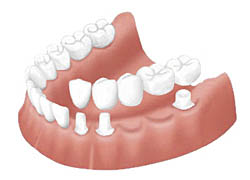
原則的に、失った歯が連続で2本以内、かつ失われた歯の両隣にしっかりとした固定源に使える歯が残っていることが条件となります。
なぜなら、ブリッジ治療は、失われた歯の両隣の歯を削って、人工歯と接合した被せものを装着することで、噛み合わせや見た目を回復する治療だからです。
もし、このときに両隣の歯がむし歯になったことのない様な健康な歯であったならば、歯を削ることでむし歯になったり、しみて痛くなったりするリスクがあります。
・インプラントとブリッジの比較については、以下の記事で詳しく説明しています。
奥歯を抜歯したら知っておきたい、インプラントとブリッジの利点・欠点
5-2.入れ歯治療とは
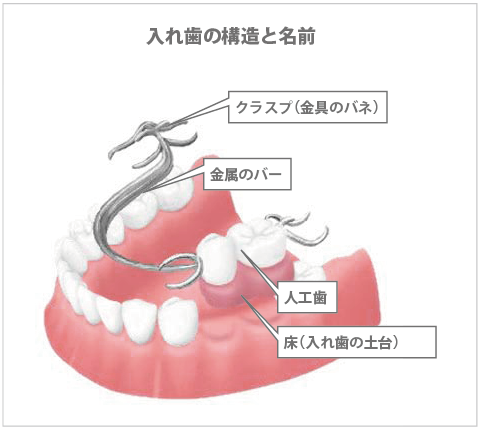
ブリッジ治療が行なえない場合は、入れ歯を使うことになります。ブリッジが固定式で外れないことに対し、入れ歯は取り外し式という点が大きく異なります。歯に金具をかけて安定を図りますので、歯を削る必要がありません。そのために、歯を削らなくてもいい、ブリッジが使えない時でも適応出来るという、適応範囲が広いという利点があります。その反面、食後に取り外して洗わなければならない、入れ歯を安定させるための金具が目立つ、ブリッジよりも大きいために違和感がある、場合によってはえずいて使えないといった欠点があります。
・インプラントと部分入れ歯の比較については、以下の記事で詳しく説明しています。
インプラントと部分入れ歯で悩むあなたへ利点・欠点の解説点
6.インプラント治療を成功させるための患者視点のチェックリスト
インプラント治療の成功率をあげるためにチェックリストを作ってみました。
□今までに全身的な病気で治療を受けたことがない
□定期的に飲んでいる薬がない
□年齢は80歳になっていない
□タバコは吸わない
□毎食後きちんと歯を磨いている
□歯ぎしりやくいしばりをしていない
□両側の奥歯を使って食べ物を噛んでいる
□術後、定期的に歯科検診を受けることが出来る。
これらは、インプラントを受けるにあたって重要な患者側のチェック項目です。もしチェック項目が半数にも満たない場合は、難しいかもしれません。
成功率をあげるためにも、こうした条件をクリアした上で、歯科医師にインプラントの可否を判定してもらうようにしましょう。
まとめ
インプラント治療は、歯を失った時に行なわれる優れた治療法です。ブリッジや入れ歯にはない利点を持っているのですが、インプラントを埋めるための外科処置が必要となります。
そのために、成功させるためにはいくつかの条件が必要となってきます。
インプラント治療を成功させ、快適な生活をおくるためにも、8つのチェックリストを活用してみてください。
補綴(入れ歯/ブリッジ/かぶせ物)の専門歯科医師との無料相談実施中
歯が抜けて長く悩んでいたり、歯が抜けてしまいそうで専門の歯科医師へ相談してみたいけど、どこへ相談してよいかわからない方など、まずはハイライフグループへ無料で相談されてみませんか?
ハイライフでは、補綴(入れ歯/ブリッジ/かぶせ物)専門歯科医師が全国で無料相談を実施しています。
無料初診相談をご希望の方は、以下の「お申し込みページ」もしくはお電話にてお申込みください。※予約制
入れ歯/ブリッジ/かぶせ物など歯が抜けた(抜けそう)で、お困りの方はお気軽にご相談ください。
ハイライフグループは、国内最大の入れ歯専門歯科グループです。専門の歯科医師があなたに合った治療方法をご提案いたします。
